|
Referat zum Thema »Zeit in der Psychiatrie«
in der Arbeitsgruppe 16: »Psychopharmaka: Dauermedikation
oder befristeter Einsatz« auf dem Symposium »10 Jahre
Sozialpsychiatrische Universitätsklinik Bern«, Bern,
8. bis 10. September 1988 / PDF
Gestohlene Lebenszeit in der Psychiatrie. Eine an den Interessen der Betroffenen orientierte Kritik psychiatrischer Psychopharmaka (speziell Neuroleptika)Neuroleptika haben immer Risiken, ob kurz- oder langfristig angewandt. Nicht nur die körperlichen, geistigen und psychischen Schäden fallen negativ ins Gewicht, sondern auch die fehlenden psycho- und anderen therapeutischen Möglichkeiten. Berichte verantwortungsvoller Mediziner und Psychiater, die sich an Werten wie Gesundheit, Selbstbestimmung und Kreativität orientieren, decken sich mit der Kritik von geschädigten Betroffenen. 1. Nutzen von NeuroleptikaEinen Nutzen bringen Neuroleptika den Aktionären der Herstellerfirmen; reichhaltiger psychiatrischer Gebrauch von Psychopharmaka erhöht die jährliche Dividende. Einen vordergründigen materiellen Nutzen bringen sie den Beschäftigten in den Psychiatrischen Anstalten und den Chemieunternehmen, indem sie Arbeitsplätze schaffen und erhalten. Einen Nutzen bringen sie makro- und mikropolitischen Machthabern, die störende und unbequeme Menschen als ›psychisch Kranke und Behinderte‹ abstempeln und – ob in Diktaturen, patriarchalischen oder sonstwie autoritären Strukturen – chemisch, psychiatrisch-psychopharmakologisch ruhigstellen und Widerstandsäußerungen – so unbewusst und verzerrt sie sein mögen – als ›wahnhaft‹ und ›krank‹ entwerten wollen. Nicht von ungefähr den Begriff der »Vergewaltigung« verwendet der Psychiater Ernst, um nach einer Versuchsreihe mit dem Neuroleptika-Prototyp Chlorpromazin die Wirkung beim zwangsweisen Einsatz des Psychopharmakons zu charakterisieren (Ernst 1954). Neuroleptika werden gebraucht zu neuroleptanalgetischen Zwecken im humanmedizinischen Bereich: zur Stoffwechsel- und Schmerz-Reduzierung während chirurgischer Eingriffe. Einen Nutzen bringen Neuroleptika schließlich im Bereich der Tiermedizin, wo sie aufgrund ihrer anti-psychotischen Wirkung angewendet werden zur Ruhigstellung aggressiver Schweine und Ziegen oder widersetzlicher und unleidlicher Zootiere etwa beim Beschlagen, Scheren oder bei Ausstellungen, oder zur Ausschaltung natürlicher Abwehrbewegungen bei diagnostischen und therapeutischen Eingriffen an Pferden, Rindern und Hunden – so das »Lexikon der Tierarzneimittel« (Petrausch 1987). 2. Schäden von NeuroleptikaWie der schwedische Mediziner Martensson 1984 auf der Konferenz der World Federation for Mental Health (WFMH) überzeugend ausführte, ist die Diskussion um einen kurz- oder langfristigen von Neuroleptika trügerisch: »Die Erfahrung zeigt, dass, wenn ein neuroleptisches Medikament einem jungen Menschen in einer schizophrenen Krise zum ersten Male gegeben wird, er fast immer fortfahren wird, das Medikament für lange Zeiträume oder das ganze Leben zu erhalten.« (Martensson 1984) Der zeitweise Gebrauch von Neuroleptika sei eine Falle: Er beraubt den Menschen der Hoffnung und des Selbstvertrauens, eine Krise auch ohne Drogen zu bewältigen, und bringt ihn auf den Weg steigender Medikamentenabhängigkeit. Über die gesetzmäßig auftretenden Schäden
der Neuroleptika liegt mit dem Buch »Der chemische Knebel«
(Lehmann 1986) eine umfangreiche Zusammenstellung von Berichten
über körperliche, geistige und psychische Neuroleptika-Auswirkungen
vor; das tatsächliche Vorliegen eines ernstzunehmenden Krebsrisikos
ist hier ebenso nachgewiesen wie die unter Neuroleptika signifikant
erhöhte Zahl von Chromosomenbrüchen und -rissen Über Langzeitschäden als Folge der Neuroleptika wird zunehmend berichtet (Breggin 1984, Martensson 1984, Lehmann 1986, McNeil Pharmaceutical 1988). Hervorzuheben ist dabei die tardive Dyskinesie, die als irreversible Muskelerkrankung nach Schätzungen des englischen Psychologen Hill weltweit in einer Größenzahl von ca. 3O Millionen vorkommt (Hill, 1985, Lehmann / Hill 1988). Besonders beängstigend sind hierbei die Untersuchungsergebnisse einer Forschergruppe aus den U.S.A., nach denen Patienten und Patientinnen, die unter Neuroleptika-bedingter tardiver Dyskinesie litten, signifikant früher als Kontrollpatienten und -patientinnen starben (Mehta / Mallya / Volavka 1978). Ob die bleibenden Schäden auf Rezeptorenveränderungen (Mackay u.a. 1982), auf erhöhte Phenantrolin-Kupfer-Konzentration (Pall u.a. 1987b), wie sie auch bei nicht durch Neuroleptika verursachter Parkinson-Krankheit auftritt (Pall u.a. 1987a), auf eine mit der Zeit sich potenzierende und somit in der Schädlichkeit sich steigernde Wirkung (Kolata 1988) oder auf noch unbekannte oder verschwiegene Ursachen zurückzuführen ist, dürfte hier für die Betroffenen von sekundärer Bedeutung sein. An alarmierenden Obduktionsbefunden sind vor allem atrophische Zustände des Gehirns, Schädigungen der Bauchspeicheldrüse, des Herzmuskels, der Leber und Pigmentablagerungen in allen Organen zu nennen (Lehmann 1986). Einer lebhaften Diskussion um die Indikation der verschiedenen Neuroleptika steht ein auffälliges Verschweigen der Abhängigkeits- und Entzugserscheinungen gegenüber. Betroffene und ihre Angehörige werden mit ihren Ängsten beim Absetzen alleine gelassen (Stöckle 1983); Berichte über verbessertes Abschneiden unter Placebos (Quote der erneuten Psychiatrisierung: 18 %) versus Neuroleptika (Quote der erneuten Psychiatrisierung: 73 %) (Perry 1977) werden von Psychiatern ignoriert. Psychische Langzeitschäden wie das bezeichnende »Syndrom der gebrochenen Feder« (Helmchen / Hippius 1964) finden weder in der psychiatrischen noch in der öffentlichen Diskussion wesentliche Beachtung, ebenso Folgeschäden wie Zahnausfall als Konsequenz Apathie-bedingter mangelnder Zahnhygiene und Austrocknung der Mundschleimhäute (Rydgren 1976) oder Oberschenkelhalsbrüche als Konsequenz Kreislaufschwäche-bedingter Stürze (Ray u.a. 1987). Katastrophal sind die unmittelbaren psychischen Auswirkungen der Neuroleptika, seien diese Veränderungen nun vorübergehend oder bleibend. Apathie und emotionale Vereisung, von Klein und Mitarbeitern treffend als Neuroleptika-bedingtes »Zombie-Syndrom« charakterisiert (Klein / Feldman / Honigfeld 1970, Klein / Rosen / Oaks 1973), drücken das subjektive Erleben des Zeitstillstandes aus; physiologisch dürfte diesem Erleben die funktionelle Blockade der Dopamin-Rezeptoren und der herabgesetzte Sauerstoffwechsel im Gehirn zugrunde liegen. Den Berichten von Betroffenen (Stöckle 1983, Cierpka 1988) über diese depressiv machenden Neuroleptika-Wirkungen, die nicht selten im Selbstmord enden (Lehmann 1986), entsprechen die Erfahrungen, die von Psychiatern bei ihren vielfältigen Selbstversuchen mit Neuroleptika gemacht wurden. Während Ernst an einen hölzernen, niedergedrückten Greis denken lässt, der stimmungsmäßig mit seinem Leben bereits abgeschlossen hat (Ernst 1954), stellen Heimann und Witt ebenfalls nach Selbstversuchen das quälende Erlebnis in den Vordergrund, »dass man überhaupt so elend und preisgegeben sein kann, so leer und überflüssig, weder von Wünschen noch anderem erfüllt ... Das Erlebnis eines ganz passiven Existierens bei klarer Kenntnis der sonstigen Möglichkeiten« (Heimann / Witt 1955) ist auch bei Betroffenen oft genug die Erfahrung, die sie – Folge der Neuroleptika-Behandlung – in den Tod treibt. 3. Diskussion über Schäden und Nutzen von NeuroleptikaStimmen gegen den Einsatz von Neuroleptika im Bereich de rSchmerzlinderung wurden bisher noch nicht laut, handelt es sich zudem um kleinste Dosen, die zeitlich eng begrenzt, unter strenger ärztlicher Aufsicht und unter Vorhandensein von notfallmedizinischen Einrichtungen verabreicht werden. Inwieweit Tierschutzverbände den Einsatz von Neuroleptika zu Beruhigungszwecken artwidrig gehaltener Tiere kritisieren, wird zu prüfen sein. Dass politische Zwecke (etwa bei Foltermaßnahmen), Profitgründe oder aber der Erhalt von Arbeitsplätzen in der Chemieindustrie kaum ausreichende Beweggründe für den Einsatz von Neuroleptika – gar im psychiatrischen Bereich – liefern können, sollte unter demokratisch gesonnenen Menschen unstreitig sein. Dass die Bewertung der psychiatrischen Neuroleptika-Behandlung nicht von der Tatsache abhängt, ob der bzw. die Wertende Anwender oder Objekt der Behandlung ist, zeigen die Veröffentlichungen kritischer Professioneller (Szasz 1980, Breggin 1984, Martensson 1984, Hill 1985, Mazenauer 1986, Szasz 1987), deren Standpunkt an der Wahrung der Menschenrechte und an den existentiellen Interessen der Betroffenen orientiert ist; neben dem Erhalt der körperlichen und geistigen Fähigkeiten stehen hier eine unabhängige Lebensführung, Kreativität und Erlernen einer Verarbeitung emotionaler Konflikte im Vordergrund. Martensson schließt aufgrund der Einwirkung der Neuroleptika auf das limbische System eine Psychotherapie unter Neuroleptika aus (Martensson 1984). Ähnliche Erfahrungen machten Anwender körperorientierter Therapien (Matussek 1979). Dies ist bei vernünftiger Betrachtung wenig verwunderlich, gelten andere psychotrope Substanzen wie z.B. Marihuana, Alkohol oder Heroin bei Psychotherapien ebenfalls als kontraindiziert. Wenn selbst schon unter Laien bekannt ist, dass soziale und psychische Probleme mit Drogen wie Heroin, Kokain, Alkohol oder Barbituraten nicht zu lösen sind, so erhebt sich an dieser Stelle die Frage, welchen vernünftigen Grund es geben sollte, angesichts der beschriebenen Wirkungen ausgerechnet Neuroleptika einen problemlösenden Effekt zuzuschreiben. In keinem Gegensatz zu diesen Aussagen steht die Tatsache, dass – wie mithilfe anderer Drogen auch – kurz- und mittelfristige Anpassungsleistungen unter Neuroleptika durchaus anzutreffen sind, worüber die psychiatrische Literatur in großem Umfang berichtet – allerdings, wie wir gesehen haben, werden diese Anpassungsleistungen erzielt unter Preisgabe der körperlichen Gesundheit, verbunden mit der (mit dem Begriff des »chemischen Knebels« beschriebenen) Unterdrückung existentieller Gefühle, Ängste und Wünsche, der unterbundenen psychischen Entwicklung, der erhöhten Repsychiatrisierungsgefahr (»Drehtürpsychiatrie«) und der verhinderten sozialen Auseinandersetzung. Erfolgt nicht bald ein Umdenken in der Neuroleptika-Frage, besteht die Gefahr, dass in einem Jahrzehnt kritische Veröffentlichungen über die Gleichgültigkeit erscheinen werden, mit der Neuroleptika-Anwender der offensichtlichen Schädlichkeit ihres eigenen Tuns gegenüberstehen – Veröffentlichungen, wie sie bereits über Lobotomie (Valenstein 1986) und Elektroschock (Breggin 1980) vorliegen, den unmittelbaren Vorgängern der Neuroleptika. Neben den massiven körperlichen, geistigen und psychischen Schäden dürfte die Unterschlagung echter Hilfeleistung durch den – Hilfe vorgebenden – Einsatz von psychiatrischen Psychopharmaka den größten Schaden für die Betroffenen darstellen. Angesichts der massiven Schäden, die Neuroleptika verursachen, liegt die Forderung nach Verbot dieser neurotoxischen Stoffe nahe. Dadurch würde der Blick auf tatsächlich notwendige Hilfseinrichtungen frei, der bisher noch durch die gefährliche Illusion verstellt ist, psychische und soziale Probleme mit chemischen Psychodrogen lösen zu können. Aktive Psychiatrie-Betroffene fordern schon lange eine schrittweise Umwidmung der Finanzmittel, um im Interesse aller Betroffenen selbstverwalteten Wohnraum, selbstverwaltete Arbeitskooperativen, repressionsfreie Therapieeinrichtungen und Kommunikationszentren zu schaffen (Lehmann 1986, Anhang B). Erinnert werden soll zuletzt an die Tatsache, dass die psychiatrisch Tätigen durch die Arbeit mit Neuroleptika auch keine Befriedigung erlangen; wie anders ist sonst ihr Unglück zu erklären, das sich in der höchsten Selbstmordrate unter allen Berufsgruppen (Blachly / Disher / Roduner 1968) niederschlägt? Literatur
|
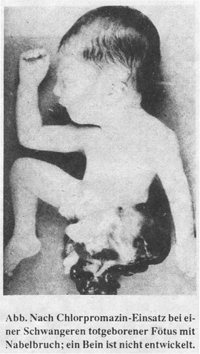 als
Ursachen von Missbildungen. Dass sich unter Neuroleptika dieselben
Missbildungen entwickeln wie unter Thalidomid (Contergan), belegt
eine Abbildung in ›Obstetrics and Gynecology‹: Eine
20jährige Frau war wegen Schwangerschaftserbrechen mit Chlorpromazin
behandelt worden; bei dem im 7. Schwangerschaftsmonat totgeborenen
Fötus (siehe Abbildung) wurde eine Ektromelie festgestellt,
es war nur ein Bein entwickelt (O'Leary / O'Leary 1964). Jede
psychiatrische Fachzeitschrift ist eine Sammlung von Dokumenten
über Neuroleptika-verursachte Schäden, handelt es sich
um ›harmlosen‹ Haarwuchs auf der Zunge (Paganini / Zlotlow
1959) oder um Erweiterung des 3. Ventrikels (Tanaka u.a. 1981).
Und auch die offiziellen Herstellerinformationen nordamerikanischer
Pharmafirmen beinhalten zwecks Vermeidung von Regressansprüchen
die Warnung vor Neuroleptikaschäden wie Geschwulstbildung,
Parkinson-Erkrankung, dystonischer und dyskinetischer Krankheitssymptome,
Leberschädigung, Impotenz, Ausbleiben der Menstruation, Agranulozytose,
Haarausfall, Depression, Lethargie, Neuroleptisches Malignes Syndrom
und Sudden Death (McNeil Pharmaceutical 1988).
als
Ursachen von Missbildungen. Dass sich unter Neuroleptika dieselben
Missbildungen entwickeln wie unter Thalidomid (Contergan), belegt
eine Abbildung in ›Obstetrics and Gynecology‹: Eine
20jährige Frau war wegen Schwangerschaftserbrechen mit Chlorpromazin
behandelt worden; bei dem im 7. Schwangerschaftsmonat totgeborenen
Fötus (siehe Abbildung) wurde eine Ektromelie festgestellt,
es war nur ein Bein entwickelt (O'Leary / O'Leary 1964). Jede
psychiatrische Fachzeitschrift ist eine Sammlung von Dokumenten
über Neuroleptika-verursachte Schäden, handelt es sich
um ›harmlosen‹ Haarwuchs auf der Zunge (Paganini / Zlotlow
1959) oder um Erweiterung des 3. Ventrikels (Tanaka u.a. 1981).
Und auch die offiziellen Herstellerinformationen nordamerikanischer
Pharmafirmen beinhalten zwecks Vermeidung von Regressansprüchen
die Warnung vor Neuroleptikaschäden wie Geschwulstbildung,
Parkinson-Erkrankung, dystonischer und dyskinetischer Krankheitssymptome,
Leberschädigung, Impotenz, Ausbleiben der Menstruation, Agranulozytose,
Haarausfall, Depression, Lethargie, Neuroleptisches Malignes Syndrom
und Sudden Death (McNeil Pharmaceutical 1988).